Virusne Bolesti
Herpes genitalis
Uzročnici genitalnog herpesa su: Herpes simpleks virus (HSV) tip 2 u 80% i HSV tip 1 u 20% slučajeva. Primarni genitalni herpes ispoljava se poslije inkubacije od 3 do 7 dana pojavom mnogobrojnih vezikula na vulvi. One se ubrzo stapaju, a potom se formiraju izrazito bolne ulceracije. Vagina i grlić su često zahvaćeni. Prisutna je bilateralna limfadenopatija i sitemske tegobe. Promjene spontano nestaju u intervalu od 3 nedelje.
Sekundarni genitalni herpes predstavlja reaktivaciju infekcije tj. pretvaranje latentne forme ( virus lokalizovan u sakralnom ganglionu) u manifestnu formu infekcije. Sekundarne lezije su manje bolne, više lokalizovane, kraćeg trajanja ( 3 do 7 dana) i bez sistemskih tegoba. Herpes genitalis spada u seksualno prenosive bolesti.
Condyilmata accuminata
Kondilomi (polne bradavice)
DR IGOR JEREMIĆ
specijalista ginekologije i akušerstva, radiotalasne dermatohirurgije i dermatoestetike, licencirani edukator radiotalasne hirurgije za Evropu
1. UZROČNIK – NAČIN PRENOŠENJA
 |
Uzročnik kondiloma je HPV (humani papiloma virus). Infekcija HPV (humani papiloma virus) danas predstavlja pravu epidemiju modernog doba. Genitoanalnu regiju inficira oko 70 tipova HP Virusa. Ovi tipovi se, u zavisnosti od kliničkih manifestacija koje izazivaju, dele u tri grupe: niskorizični, srednje rizični i visokorizični. Načešći niskorizični tipovi koji inficiraju genitoanalnu regiju su 6 i 11. Ova dva tipa HP Virusa su odgovorni za nastanak polnih bradavica kondiloma. Najčešći visokorizični tipovi su 16 i 18 i oni su odgovrni za nastanak prekanceroza na grliću materice (CIN I, II, III), ali i prekanceroza na sluzokoži vagine, malih usana i analnoj sluzokoži. Srednje rizični tipovi HPVirusa su takodje odgovorni za nastanak prekanceroza na grliću materice. Naravno da su pomenuti tipovi odgovorni i za nastanak samog karcinoma genitoanalne regije. Ono što je od izuzetne važnosti je podatak da u oko 70% dolazi do mešane HPV infekcije (niskorizični i visokorizični) tako da se u dijagnostici nikako ne sme zanemariti bilo koja klinička manifestacija HPV infekcije.
Dodatnu odgovornost, ali i opasnost po pacijenta, donosi i veoma lak način prenošenja. HPV infekcija je seksualno prenosiva bolest i to je jedini istiniti i pravi način prenošenja. HPV se prenosi isljučivo seksualnim putem u toku nezaštićenog seksualnog odnosa!
Nakon prvog nezaštićenog odnosa mogućnost za infekciju je 65% dok se ta verovatnoća sa drugim nezaštićenim odnosom povećva na 100%. Zato nas i ne treba čuditi podatak da devojka često nakon prvog seksualnog odnosa i gubitka nevinosti dobije HPV infekciju i vrlo brzo nakon toga i klinički vidljive kondilome što kod tako mladih osoba izazove veliki strah i psihički šok.
Jednostavno ovo se mora prihvatiti kao jedina moguća solucija nastanka HPV infekcije. Kao lekar koji se bavi isključivo ovim problemom već deset godina odgovorno tvrdim da nema drugog načina prenošenja – recimo: preko WC šolje, odeće, peškira, itd.
HPV se isključivo prenosi seksualnim putem i može se preneti sa majke na dete u toku porođaja, što nam nameće odgovornost brze dijagnostike i pravovremenog lečenja svake trudnice bez obzira na starost trudnoće.
2. UČESTALOST HPV INFEKCIJE I STAROST OBOLELIH
Danas su i pacijenti i lekari direktni svedoci razmera HPV infekcije. Međutim, nije samo osnovna briga rasprostranjenost HPV infekcije, već saznanje da je ona najučestalija u populaciji mladih, seksualno aktivnih ljudi oba pola između 18 i 25 godina starosti. Ta starosna granica se svake godine pomera naniže zbog sve češćeg stupanja u nezaštićene seksualne odnose već sa 13, 14 godina starosti, pa nije retkost da devojke u 15. godini imaju ozbiljnu HPV infekciju.
Zastupljenost sve veća i dob sve manja su dve osnovne karakteristike koje pale crveni alaram u pogledu daljeg ponašanja i daljih protokolarnih postupaka u pravcu HPV infekcije. Kod muškaraca, klinička manifestacija infekcije, tačnije pojava kondiloma je nešto manje zastupljena u odnosu na prisustvo HPV virusa. To znači da su muškarci obično nosioci i prenosioci HPV virusa, a da pri tome nemaju vidljive kondilome.
Objašnjenje za to leži u mnogo jačem imunitetu koji imaju muškarci. To je razlog što je inkubacioni period od trenutka kontakta muškarca sa HPV virusom pa do pojave kondiloma obično ide od 6 meseci pa do 3 godine, često i duže. Nije retko da su muškarci ceo život nosioci i prenosioci HPV virusa bez klinički vidljivih promena na genitoanalnoj regiji.
Kod žena je inkubacioni period obično od tri nedelje do 6 meseci. U tom periodu gotovo sa sigurnošću dolazi do pojave ranih faza kondiloma, subklinički kolposkopski vidljivih formi koje se moraju dijagnostikovati. Razlog rane kliničke manifestacije kod žena je slabiji imunitet i mikropovrede na genitoanalnoj regiji koje su kod žena mnogo češće u toku seksualnog odnosa, što i dovodi do brze pojave kondiloma i njjihovog brzog širenja.
3. TAČNA DIJAGNOSTIKA - KOLPOSKOPIJA: KARAKTERISTIKE I IZGLED KODILOMA, DIJAGNOSTIČKE GREŠKE LEKARA
Tačna i pravovremena dijagnostika je od presudnog značaja za HPV infekciju, njen dalji tok i terapiju. Upravo je dijagnostika i problem, tačnije uzrok velikog broja grešaka koje vode ka širenju infekcije.
Kada govorim o dijagnostici HPV infekcije, tu se nikako ne sme podeliti pregled analne regije, pubisa, velikih i malih usana, sa pregledom vagine i grlića materice.
Pregled ima neki svoj protokol:
Prvi korak:
Kod žena prvo pregled počinjemo sa kožom pubične regije. Zatim gledamo kožu velikih usana i njene pregibe, sa posebnim osvrtom na prelaz između velikih i malih usana i prelaz između kože velikih usana na sluzokožu malih usana i zona oko klitorisa... Potom gledamo perineum, perianalnu regiju, analnu sluzokožu, a potom intranalnu regiju uz pomoć anoskopa. Na ovim zonama možemo primetiti jasne klinički vidljive forme kondiloma.
Apsolutno je pogrešno ako ginekolog svoj pregled završi na ovom nivou i konstatuje da pacijentkinja ima ili nema kondilome i na osnovu toga da svoju konačnu dijagnozu i donese odluku o daljim postupcima.
Drugi korak:
Drugi korak,slobodno mogu reći i najbitniji u pravovremenoj i tačnoj dijagnostici kondiloma, je kolposkopski pregled.
Šta predstavlja kolposkopski pregled?
Kao prvo, sam kolposkopski pregled je apsolutno bezbolan za ženu. Podrazumeva upotrebu kolposkopa, aparata kojim je moguće videti grlić materice, sluzokožu vagine, malih usana, analnu i perianalnu sluzokožu, pod uveličanjem od 6 do 40 puta. Sam pregled ima odgovarajuću proceduru u radu koja pomaže ginekologu da lakše uoči, prepozna i opiše eventualne patološke promene na grliću i genitoanalnoj regiji.
Pregled prvo počinjemo pregledom kože genitoanalne regije, koja obavezno uključuje i analnu i intraanalnu sluzokožu. Ovo se radi iz razloga otkrivanja ranih znakova HPV infekcije (kondiloma - polnih bradavica). Potom prelazimo na sluzokožu malih usana i vagine. Pre nego što krenemo sa pregledom, sluzokožu premažemo 3 do 5% rastvorom sirćetne kiseline kako bismo lakše uočili patološke pojave. Kada ovo kažem, mislim prvenstveno na subkliničke (početne forme) kondiloma koji se nakon premazivanja vide kao male beličaste perle duž sluzokože malih usana i vagine sa centralnim krvnim sudom. Inače se ove promene na glatkoj sluzokoži pipaju kao sitne gromuljičave neravnine što svakako nije normalan nalaz: Inače su ovi subklinički oblici kondiloma rezervoari HPV virusa koji se odatle širi prema grliću i spolja prema koži.
Tek kada uradimo kolposkopki pregled možemo reći da je dijagnostički pristup kompletan u otkrivanju kondiloma.
Zablude i greške:
Prvu grešku sam spomenuo, a to je izostanak kolposkopije. Uz nju ide zabluda da nema potrebe da se gleda vagina i grlić ako pacijentkinja ima kondilome na koži genitoanalne regije.
Zabluda i greška je oslanjati se na PAPA nalaz u slučaju dijagnostike kondiloma. Ako pacijentkinja ima PA nalaz uredan II to ne znači nama kondilome. Ovo govorim, jer često pacijnetkinja dolazi sa tvrdnjom da joj je uredan PAPA nalaz i pita se kako onda ima kondilome.
Kako izgledaju i gde se prvo pojavljaju kondilomi?
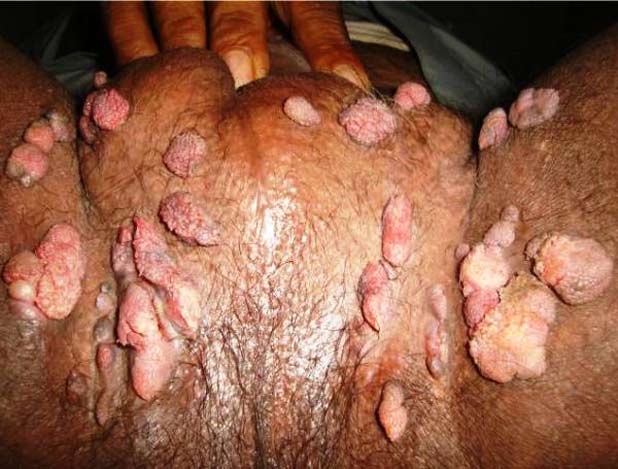
Kondilomi na koži genitoanalne regije u početku izgledaju kao male uzdignute neravnine, koje su obično beličasto crvenkaste boje i to na prelazu velikih na male usne, perianalno, analno. Mora se napomenuti da im je boja i izgled u početku sličan klasičnim bradavicama, ali se sa vremenom boja menja. Obično ona na koži pubisa, perineuma i velikih usana postaje tamnija, tačnije dobija braonkastu boju i površina postaje glatka, a sa uvećanjem ona postaje režnjevita. U ovakvom stadijumu i lekari i pacijenti ovakve kondilome mešaju sa mladežima i keratozama, što je apsolutno pogrešno.
Što se tiče sluzokože malih usana, tu se obično prvo pojavljuju subkliničke i kolposkopski vidljive rane forme kondiloma. Zbog mikrotrauma u toku seksualnih odnosa prvo se kondilomi pojavljuju u donjoj trećini sluzokože malih usana, a potom se šire na obe strane sluzokože malih usana i ulazu u vaginu kao i oko uretralnog otvora.
Prvo pacijnetkinja mora znati da sluzokoža malih usana mora biti svetloružičaste boje glatke površine. Obično duž zidova malih usana sa unutrašnje strane nailazimo na veliki broj sitnih prstolikih izraštaja od po 1 do 2mm koji se nadovezuju po dužini jedan na drugi. Na donjem spoju malih usana često nailazimo na beličaste ploče koje kao skrama prekrivaju sluzokožu malih usana. Iz uretralnog otvora kod HPV infekcije prominiraju prstoliki izraštaji iz samog otvora i gotovo ga u potpunosti zatvaraju.
Zabluda je i greška da je ovo normalan nalaz i da nema potrebe za terapijom. Nema govora o nekim papilomima, već su ovo početne forme kondiloma odakle se oni dalje šire ka spolja (koža) i ka unutra (vagina i cerviks).
Na vagini kondilomi mogu biti u vidu takođe prstolikih izraštaja kao na usnama, zatim kondilomatoznih ploča, ali i kao jasno izražene kondilomatozne izrasline.
Analni kondilomi pored običnog pregleda zahtevaju i dodatnu dijagnostičku metodu - anoskopiju.
Anoskopijom uspevamo da vidimo rektum do dubine od 12cm čime se u potpunosti otklanja sumnja o dubini i težini HPV infekcije na intraanalnoj regiji.
4. Pravilan izbor vremena terapije - terapijske greške i vrste terapija - prednosti i mane
Kada akcenat stavljam na pravom pristupu, iz svog dugogodišnjeg iskustva mogu izvući zaključak da je mnogo dijagnostičkih i terapijskih grešaka koje komplikuju lečenje polnih bradavica.
Samo pravilna dijagnostika tačno utvrđenim redosledom je i ključ pravilnog lečenja. Prva greška je zanemarivanje problema od strane lekara. To znači da često lekari kažu pacijentkinjama da kondilomi nisu veliki i da ne brine, već da će se oni sami povući ili da sačeka da još porastu. To je apsolutno pogrešno, jer i u jednom i u drugom slučaju doći će do rasejanja HPV virusa i uvećanja promena i samog problema, sa mogućim širenjem na grlić. Još drastičnija greška je ako se to savetuje u trudnoći, kada oni nezadrživo napreduju ako se odmah ne uklone.
Često se povezuje pad imuniteta sa pojavom kondiloma, ali u pogrešnom kontekstu. Nikako pad imuniteta ne dovodi do pojave kondiloma niti je to uzrok kondiloma. Pad imuniteta dovodi do kliničke manifestacije bolesti, tačnije kada imunitet padne tada pacijent vidi kondilome golim okom i tada se oni šire. Međutim, HPV infekcija je postojala i pre pada imuniteta, ali je bilo potrebno dijagnostikovati je kolposkopskim pregledom kako ne bi došlo do pogoršanja i njenog širenja.
Zapamtite: bez kolposkopskog pregleda vi ne možete dijagnostikovati kondilome u ranoj fazi, a isto tako ni ukloniti sve kondilome!
Izbor terapije je ključan za povoljan ishod. Radi se o jako osetljivim mestima. Genitoanalna sluzokoža je izuzetno osetljivo područje na svaku nekontrolisanu terapijsku traumu. Samo saznanje da mlada devojka ima kondilome, kao i trudnica, je stres, ako uz to imamo i neadekvatnu terapiju to će dovesti do velikih psihičkih i fizičkih problema.
Vratiću se na osetljivost genitoanalne regije na forsiranu traumu. Sluzokoža malih usana i vagine je jako osetljiva na forsiranu traumu. Dobra vaskularizacija i bakterijska flora mogu dodatno komplikovati sam tok intervencije, a potom i postintervencijski period praćen komplikacijama. Dobar integritet sluznice je ključ za njenu otpornost. Svako preterano narušavanje integriteta sluznice drastično ruši lokalni imunitet i pokreće lanac događaja nepovoljan po zaštitu od HPV infekcije.
ŠTA UZROKUJE POGREŠNA TERAPIJA?
Možda je čudno, ali prvo moramo istaći šta donosi pogrešan terapijski izbor kako bi bolje shvatili efekte prave terapije. Terapije poput termokautera, podofilin, azot i na kraju i laser, na sluzokoži malih usana, analne regije ili vagine, dovešće do preterane traume koja će poremetiti lokalnu otpornost, stvoriti povoljne uslove za infekciju, usporiti zarastanje, stvoriti recidiv još masivniji i, na kraju, posle dugotrajnog i teškog oporavka dovesti do ožiljka. Bolna terapija sa recidivima će dodatno poljuljati samopouzdanje pacijentkinje, a ožiljci i stalni recidivi dovešće nesumnjivo do seksualne disfunkcije. Obično nestručan rad na sluzokoži malih usana dovodi do takvih ožiljaka koje sužavaju kako ulaz tako i samu vaginu i dovode do stalnog pucanja prilikom seksualnog odnosa.
Zapamtite!
Podofilin nikako na sluznice - hemijske opekotine, recidivi
Azot nikako na sluznicu, analnu regiju i kod većih promena
Termokauter - bolna destruktivna terapija - infekcija, recidivi, ožiljci
Laser - dugotrajna intervencija, bol, duži oporavak, recidivi
5. Radiotalasna Ellman terapija - najsavremenija tehnologija - ključ terapijskog uspeha
Kakav vid terapije ja sprovodim sa uspehom već 10 godina?
Radiotalasna tehnika frekvencije 4MHz je bez sumnje terapija izbora. Tokom 10 godina uspeo sam da dođem do sopstvene tehnike u radu koja podrazumeva kombinaciju radiotalasne excizije i vaporizacije. Vođen iskustvom, tragao sam za terapijom koja u sebi sadrži najmanje moguće oštećenje tkiva u zoni dejstva, sa što manjim krvarenjem, minimalnim diskomforom, a da pri tome uništim sva polja zahvaćena HPV infekcijom. Prema tome potpuni terapijski učinak uz maksimalno čuvanje lokalnog imuniteta koje će dovesti do brzog oporavka bez komplikacija i naravno recidiva.
Terapijski pristup je uvek prilagođen lokalizaciji i rasprostranjenosti kondiloma. Najčešće se susrećemo sa promenama na sluznici vagine, malih usana, uretralnog otvora, analne i intraanalne regije. To su jako osetljive zone, pogotovo na termičku i hemijsku traumu tako da je reakcija jako burna i bolna. U ovim slučajevima primenjujem tehniku radiotalasne vaporizacije. Intervencije radim isključivo u lokalnoj anesteziji (sprej ili krema) i ne traju duže od 3 do 5 minuta. Na mestu dejstva nema znakova klasičnog termičkog kraš efekta (crna prepečena mesta), već se zona prikazuje kao belo polje kao rezultat radiotalasne vaporizacije (isparavanja ćelija na mestu dejstva). Oporavak je brz, bez infekcija, sa recidivima manjim od 1%. Seksualni odnosi već nakon 2 do 4 nedelje.
Kombinacija radiotalasne excizije i vaporizacije je rezervisana za masivnije kondilome koji se nalaze prvenstveno na koži, ali i na sluzokoži, i koji su masivniji i jasno iznad nivoa. Pri tome se misli i na kondilome na ulazu u vaginu i samoj vagini. Intervencije se rade u lokalnoj ansteziji (injekcija ili krema). U slučaju kondiloma na koži koristim tehniku radiotalasne excizije, gde se do zdravog nivoa skidaju kondilomatozne mase, a potom se dno vaporizuje čime se izbegava nepotrebna destrukcija zdrave kože. Što se tiče masa u vagini koje su teško dostupne, tu je princip drugačiji. Tu primenjujem svoju tehniku radiotalasnog topljenja kodilomatoznih masa sa maksimalnom poštedom osetljivih zidova vagine.
Nakon primene ovih tehnika u lečenju kondiloma oporavak je brz, bez komplikacija. Nema suženja vagine, ožiljnih promena i, što je najbitnije, procenat recidiva je ispod 3%.
6. Trudnoća - Kondilomi - RADIOTALASNA TERAPIJA
Trudnoća je specifično stanje sa imunološke tačke gledišta. Specijalno imunološko stanje doprinosi specifičnom pristupu HPV infekciji. U trudnoći imamo fiziološko smanjenje imunog odgovora, što dovodi do bujanja i brzog napredovanja HPV infekcije. Tačnije, ukoliko trudnica na početku trudnoće ima par kondiloma u toku trudnoće mogu se bukvalno napraviti grozdovi. Sa druge strane i ako trudnica na početku trudnoće nema vidljive kondilome, a ima HPV infekciju, u toku trudnoće ona obično postaje manifestna.
Trudnoća kao specifično psihofizičko stanje dodatno komplikuje kliničku sliku. Obično su trudnice jako uplašene kada otkriju da imaju kondilome. Jedan od osnovnih razloga njihove zabrinutosti je saznanje da se HPV infekcija može u toku porođaja preneti sa majke na dete i izazvati čak i fatalne posledice po novorođenče.
Zaključak je sledeći!
Kondilome u trudnoći obavezno uklanjati bez obzira na starost trudnoće!
Osetljivost trudnica je mnogo veća zbog specifičnog stanja s jedne strane, a mnogo veće prokrvljenosti i masivnosti genitoanalne regije sa druge strane. To dodatno komplikuje pre svega terapiju kod neiskusnog ginekologa. U takvim slučajevima ginekolog umesto da krene da rešava problem od njega beži savetujući da se to u trudnoći ne radi i takva pogubna greška dovodi do neizbežnog komplikovanja kliničke slike i bujanja kondiloma.
Imamo slučaj i kada trudnica u strahu da ne iskomplikuje trudnoću izbegava da leči kondilome i to takođe dovodi do njihovog širenja.
Bez obzira šta je uzrok, još jednom ponavljam, KONDILOMI U TRUDNOĆI SE MORAJU UKLONITI!
Tu dolazimo do ključne informacije - izbor najbolje terapije.
Svi postulati koji važe za uklanjanje kondiloma van trudnoće važe i u trudnoći, s tim što u ovom slučaju obraćamo pažnju i na plod.
Radiotalasna tehnika koju ja primenjujem u trudnoći je apsolutno bezbedna za plod. Sve intervencije radim u lokalnoj anesteziji, što je još jedna prednost. Sve intervencije traju kratko. Pri tome vodim računa da bude što manje krvarenja i što manjeg lateralnog oštećenja zdravog tkiva. To je preduslov za brz oporavak bez recidiva. Ako se ne poštuje ovakav način rada i koristi destruktivna tehnika, imamo obilno krvarenje, velike rane, spor oporavak praćen infekcijama i naravno recidivima koji su često veći nego što je bio slučaj pre intervencije.
Zaključak je:
Samo primena specijalne radiotalasne tehnike garant je za uspešan terapiski ishod i sigurnost za plod!
7. Analni kondilomi - dijagnostika— ANOSKOPIJA — Radiotalsna terapija
Analni kondilomi, s obzirom na svoju ozbiljnost, dijagnostiku i složenost u lečenju, zahtevaju posebnu pažnju lekara. Analni kondilomi su danas jednako zastupljeni i kod žena i kod muškaraca.
Problemi koje donose analni kondilomi.
Perianalna, analna i intraanalna lokalizacija kondiloma je vrlo specifična.
Prvo analna i intraanalna regija je jako vaskularizovana i osetljiva. Drugo, imamo normalnu bakterijsku floru koja u slučaju poremećeja može dovesti do ozbiljnih posledica. Treće, jako brzo širenje HPV infekcije zbog mikrotrauma koje nastaju prlikom vršenja velike nužde.
Sve ovo nas navodi na specifičan terapijski pristup koji zahteva veliko iskustvo. Bilo koji vid terapije koji dovodi do velike destrukcije analne sluzokože i krvarenja uzrok je poremećaja lokalnog imuniteta, infekcija i kasnijih ozbiljnih recidiva. Zato primena tečnog azota, podofilina, aldare, termokautera i drugih destruktivno-termičko-kaustičnih tehnika dovodi do ozbiljnih oštećenja analne sluzokože sa jakim poremećajem lokalnog imuniteta, komplikovane infkecijom i masivnih recidiva.
U dijagnostici obavezno koristim i ANOSKOPSKI PREGLED koji podrazumeva pregled analnog kanala pod uveličanjem i specifičnim osvetljenjem do dubine od 12 cm. Tako se otklanja sumnja na duboku intraanalnu lokalizaciju kondiloma. Uz to, pregledom mogu konstatovati prisustvo i intraanalnih polipa koje odmah možemo otkloniti.
Moje desetogodišnje iskustvo govori u prilog da bez obzira na težinu kliničke slike jedino pravo trapijsko rešenje je radiotalasna tehnika koju ja primenjujem.
Sve intervencije izvodim isključivo u lokalnoj anesteziji.
Za analnu i intraanalnu lokalizaciju kondiloma primenjujem tehniku radiotalasne vaporizacije čime se analne mase uklanjaju bez oštećenja zida rektuma i nisu praćene krvarenjem i komplikovane infekcijom. Na ovakav način uklanjam i duboke intaanlane kondilome i polipe. Vreme oporavka je brzo, bez komplikacija, sa stepenom recidiva ispod 3%.
Terapijska sigurnost leži u radiotalasnoj tehnici i iskustvu!
Molluscum conagiosum (slika)
Moluskum kontagiozum je virisna infekcija, ona je vrlo rijetko simptomatska. Lezije imaju izgled pupka i veličinu do 1cm.
Hiv
Hepaatitis C
|